
Fumer du cannabis peut soulager les symptômes de la maladie inflammatoire de l’intestin (MII) à court terme, mais cela peut aggraver le pronostic à long terme.
Comme cette étude demande« Marijuana médicale : panacée ou fléau ? Depuis 5 000 ans, le cannabis « est utilisé partout dans le monde sur le plan médical, récréatif et spirituel. Il a même été prescrit par des médecins américains « pour une multitude d’indications » du milieu du XIXe siècle jusqu’aux années 1930, un fait souvent évoqué. utilisé par les partisans de la marijuana médicale comme preuve justifiant les applications médicales modernes. Mais le domaine de la médecine ancienne regorge de potions et de remèdes à base de plantes, sans parler des saignées et d’autres remèdes douteux et nocifs.
Les sceptiques critiquent le mouvement de la marijuana médicale en le qualifiant de « mouvement de la marijuana pour excuse médicale », insinuant que les enfants épileptiques et les malades en phase terminale sont «utilisé comme « cheval de Troie » pour la légalisation de l’usage récréatif du cannabis » ou pour colporter des « affirmations farfelues » sur des « remèdes miracles contre le cancer », frustrant les chercheurs dans le domaine qui veulent simplement s’attaquer à la science.
Par exemple, qu’en est-il de l’usage thérapeutique du cannabis pour les maladies inflammatoires de l’intestin comme la maladie de Crohn et la colite ulcéreuse ? Thérapies conventionnelles travail principalement en supprimant le système immunitaire pour tenter de réduire l’inflammation. “Compte tenu des options thérapeutiques limitées et des effets secondaires indésirables connus liés à l’utilisation chronique” de ces médicaments, les personnes souffrant de ces maladies ont souvent besoin de se faire retirer chirurgicalement des sections enflammées de leurs intestins. Il est donc clair pourquoi il y a tant d’intérêt pour des approches alternatives.
Environ un patient atteint de MII sur six qui consomme de la marijuana affirme que cela soulage ses symptômes. Les chercheurs ont donc décidé de la tester. Treize patients atteints de MII ont été donné un tiers de livre de marijuana à fumer à loisir sur une période de trois mois, et ils ont déclaré se sentir nettement mieux avec « une amélioration signalée de la perception générale de la santé, du fonctionnement social, de la capacité de travailler, de la douleur physique et de la dépression ». Il n’y avait pas de groupe témoin, donc on ne sait pas s’ils se seraient améliorés de toute façon ou quel rôle l’effet placebo aurait pu jouer. C’est comme certaines études sur le cannabis utilisé pour l’épilepsie pédiatrique qui avait des taux de réponse supérieurs à 30 pour cent et une fréquence réduite de moitié chez un tiers des enfants. Des résultats étonnants jusqu’à ce que vous réalisiez que vous pouvez parfois obtenir des réponses tout aussi étonnantes en donnant aux enfants rien d’autre qu’un placebo de pilule de sucre, comme on le voit ci-dessous et à 2:21 dans ma vidéo Favoris du vendredi : Cannabis pour les maladies inflammatoires de l’intestin (MII). C’est pourquoi il est essentiel de réaliser des essais randomisés, en double aveugle et contrôlés par placebo, mais il n’y en a eu aucun sur le cannabis et les MII avant 2013.
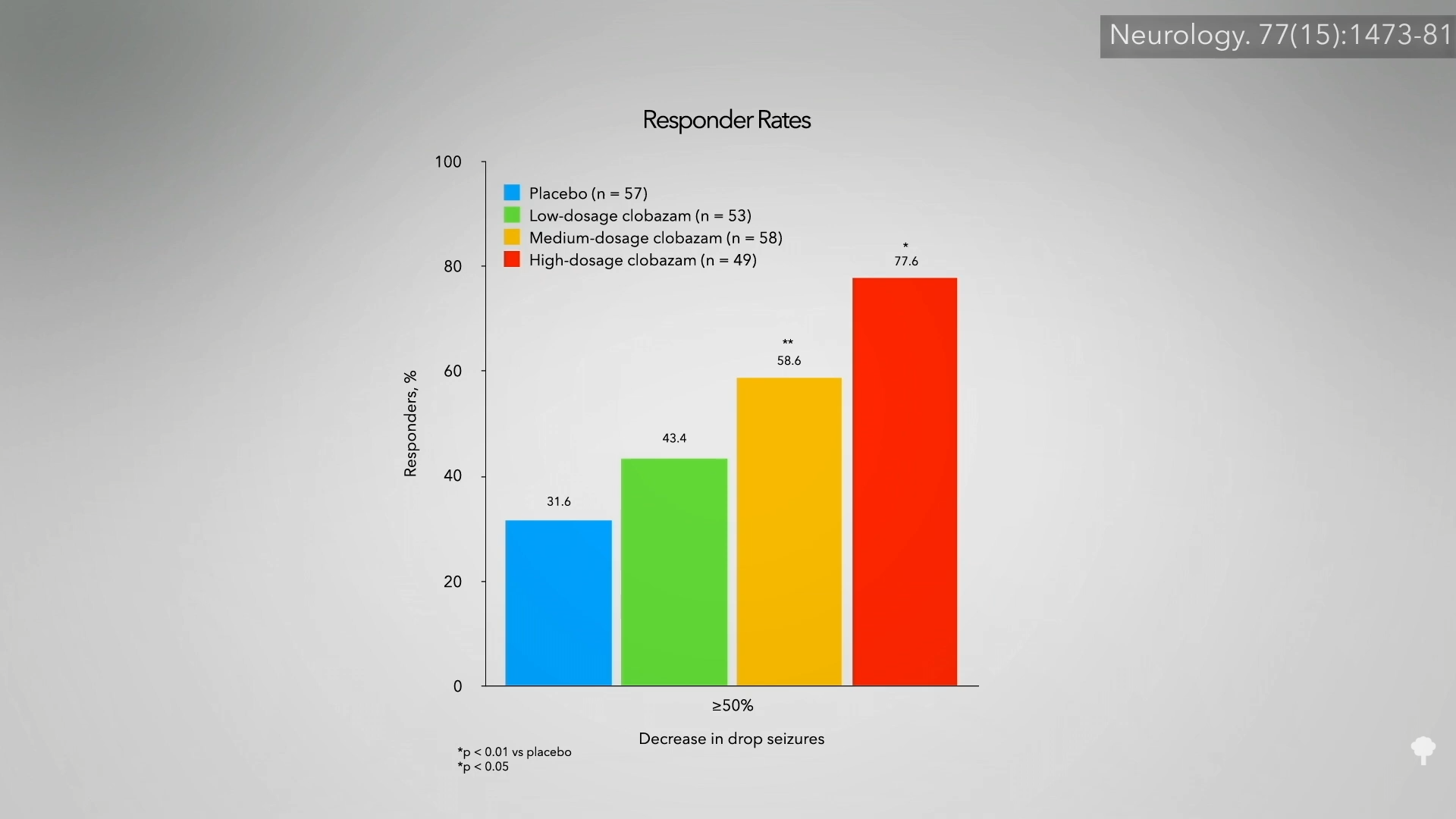
Pour 21 patients atteints de la maladie de Crohn, rien ne semblait aide. Les chercheurs les ont donc randomisés pour qu’ils fument deux joints de marijuana par jour ou un placebo similaire. Les résultats? Quatre-vingt-dix pour cent des personnes du groupe cannabis se sont améliorées, contre seulement 40 pour cent dans le groupe placebo. Montré ci-dessous et à 3:11 dans mon vidéo est un graphique de leurs scores de symptômes. Comme vous pouvez le voir, là était aucun changement majeur dans le groupe placebo au cours de l’étude de deux mois, mais le groupe cannabis a réduit ses symptômes de moitié environ.
Les chercheurs reconnaissent que la consommation de cannabis à long terme n’est pas sans risques, mais cela peut être un jeu d’enfant comparé aux effets secondaires indésirables potentiels, voire potentiellement mortels, de certaines des thérapies conventionnelles les plus puissantes. annoncé dans un article intitulé « Un grand espoir pour la marijuana médicale dans les troubles digestifs ».
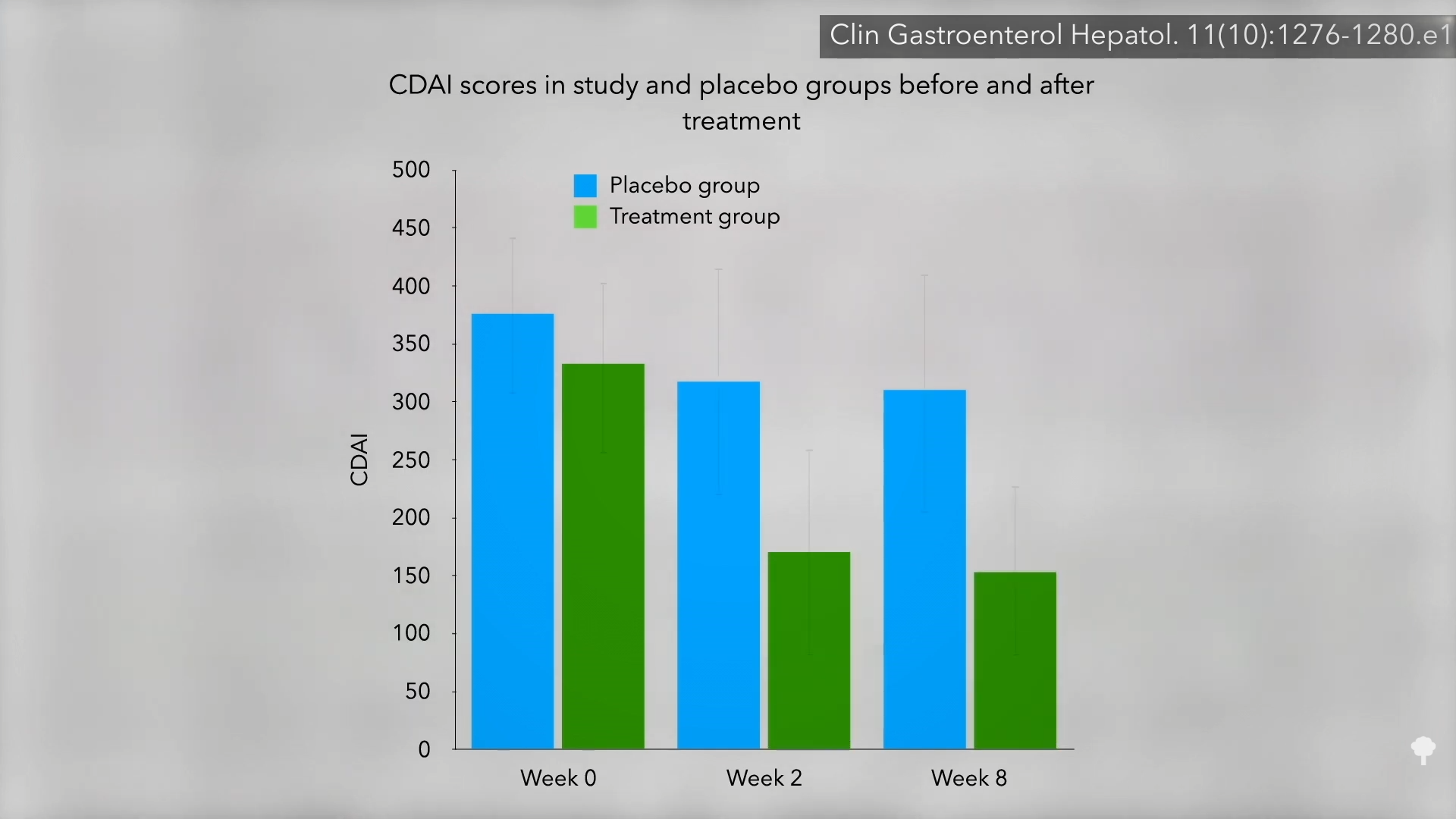
L’étude a été financé par une organisation de défense de la marijuana médicale, en fait le principal fournisseur du pays. Ainsi, on aurait pu s’attendre à ce que les participants se sentent mieux – en d’autres termes, ils auraient pu être préparés à l’effet placebo. Mais les chercheurs ont contrôlé cela, n’est-ce pas ? Ceux qui ont reçu le vrai cannabis ont obtenu des résultats nettement meilleurs que ceux randomisés pour recevoir le placebo. Mais l’intérêt d’un placebo est qu’il est impossible de le distinguer du vrai, de sorte que les participants ne savent pas à quel groupe ils appartiennent : le groupe témoin ou le groupe de traitement. Comment y parvenir avec une drogue psychoactive ? Ce n’est pas possible, c’est là le problème. Les chercheurs ont tenté de cacher à quel groupe appartenaient les participants en recrutant uniquement des patients qui n’avaient jamais essayé le cannabis auparavant, dans l’espoir qu’ils ne remarqueraient pas le pot placebo, mais, sans surprise, la plupart d’entre eux l’ont fait. Donc, nous sommes essentiellement gauche avec une autre étude sans insu. Les chercheurs ont posé un certain nombre de questions subjectives, telles que « Comment vous sentez-vous ? » et ceux qui savaient qu’ils prenaient ce médicament ont dit qu’ils se sentaient mieux.
Là étaient aucun changement significatif dans les valeurs objectives du laboratoire, comme la CRP, un signe d’inflammation, alors peut-être que « le cannabis peut simplement masquer les symptômes sans affecter l’inflammation intestinale ». Un autre indicateur que ce n’est peut-être pas le cas affectant l’évolution de la maladie elle-même dépend de la rapidité avec laquelle les symptômes réapparaissent. Deux semaines après la fin de l’étude, les membres du groupe cannabis étaient de retour à leur point de départ, comme indiqué ici (voir semaine 10) et à 17h05 dans mon vidéo.
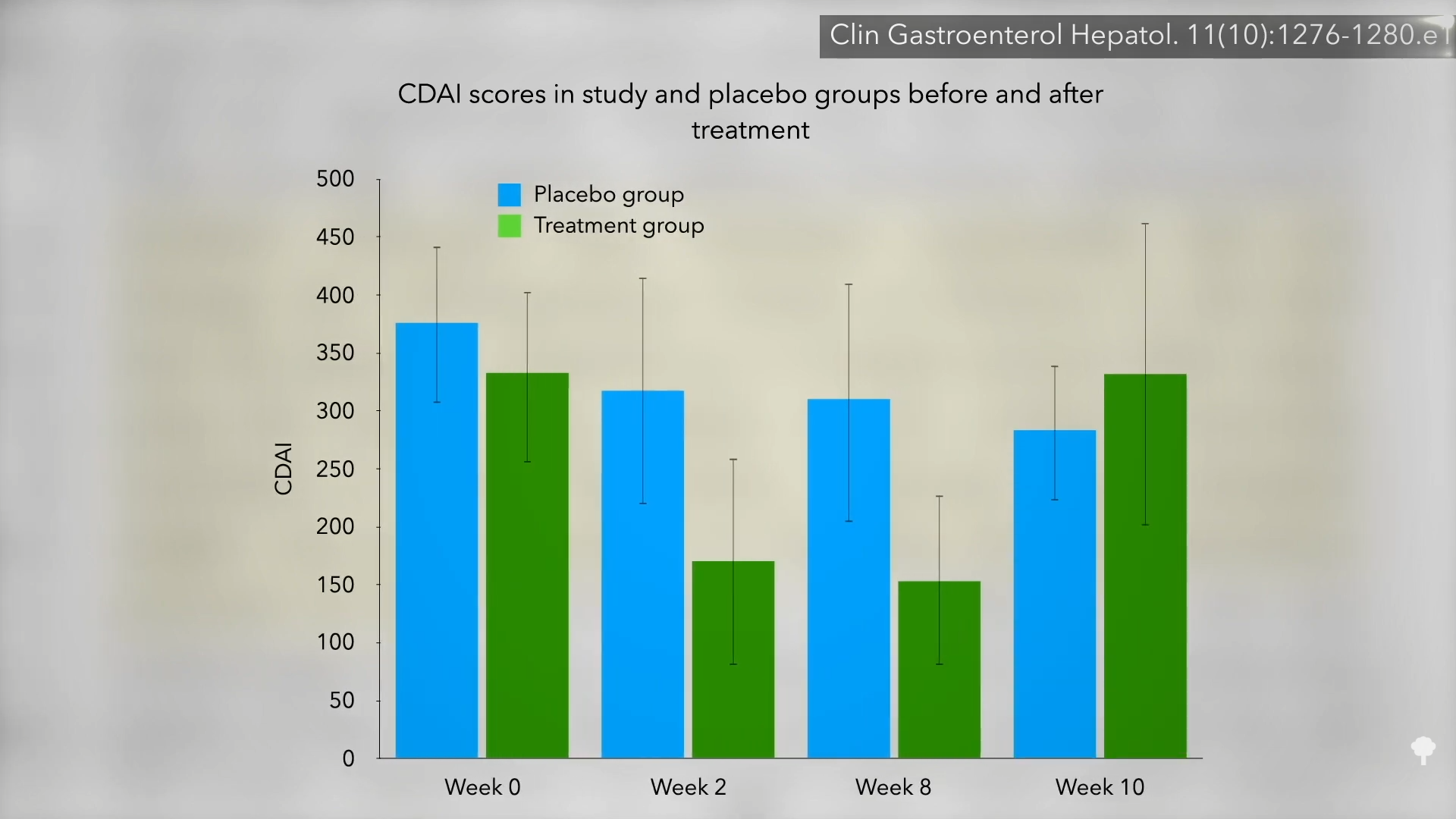
Alors, « là était aucune différence dans les marqueurs inflammatoires objectifs pour indiquer une modification de la maladie. Compte tenu du rebond rapide… aux niveaux de prétraitement après la période de sevrage de 2 semaines, il semble plus plausible que le cannabis ait amélioré les symptômes de la maladie de Crohn, plutôt que de réellement moduler la maladie. C’est peut-être le cas, mais les symptômes sont terribles. Une réduction de la douleur est une réduction de la douleur. En effet, « du point de vue des patients, une nette amélioration symptomatique et une capacité à reprendre une vie normale n’est pas anodine, même si l’inflammation persiste ». Bien sûr, et si le cannabis aggravait la maladie à long terme ?
Une étude publiée l’année suivante a révélé que le cannabis fourni le même soulagement symptomatique immédiat, mais était associé à un plus mauvais pronostic de la maladie au fil du temps. Les patients atteints de MII ont rapporté que le cannabis atténuait leur douleur, leurs crampes et leur diarrhée, mais sa consommation pendant plus de six mois par les patients atteints de la maladie de Crohn semblait être un bon prédicteur de leur éventuelle intervention chirurgicale ; ils avaient cinq fois plus de chances de passer sous le bistouri. Il y a deux explications possibles à cela : Il est fort possible que la gravité accrue de la maladie ait conduit à la consommation de cannabis et non l’inverse. L’explication alternative : « La consommation de cannabis peut aggraver le pronostic des MII, entraînant un plus grand nombre d’interventions chirurgicales et d’hospitalisations. »
C’est pourquoi nous avons besoin d’essais cliniques prospectifs dans lesquels les personnes sont suivies au fil du temps pour voir laquelle est arrivée en premier. D’ici là, nous devrions peut-être considérer la consommation de cannabis pour les MII comme « potentiellement nocive ». Non seulement par excès de prudence, mais parce qu’il était une étude sur des patients atteints d’hépatite C qui a révélé que la consommation quotidienne de cannabis était associée à près de sept fois plus de risques d’aggravation de la fibrose hépatique, qui ressemble à du tissu cicatriciel. Si le cannabis fait vraiment faire la fibrose s’aggrave, cela peut expliquer pourquoi les consommateurs de cannabis atteints de MII peuvent être plus susceptibles de nécessiter une intervention chirurgicale.






